Physiologie de la vasodilatation, substances vasodilatatrices
Levasodilatation C'est un processus physiologique qui consiste en l'élargissement du diamètre transversal des artères et des artérioles afin d'augmenter le flux sanguin vers une certaine région du corps ou, à défaut, de diminuer la pression artérielle.
Les artères sont comme des "tuyaux" à travers lesquels le sang circule du cœur aux poumons (système artériel pulmonaire). De ceux-ci au cœur par les veines pulmonaires et de là au reste du corps par les artères systémiques. C'est un circuit fermé où le sang quitte le cœur par les artères et retourne à travers les veines.
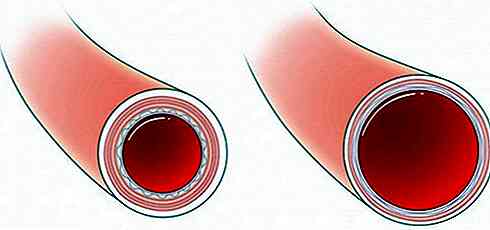
Mais contrairement à un «tube» conventionnel comme celui que l'on peut trouver dans une maison, les artères sont très particulières, car elles ont la capacité de modifier leur section transversale (diamètre) en réponse à différents stimuli nerveux, physiques et chimiques.
Lorsque le diamètre transversal des artères diminue (rétrécit ou diminue), on parle de vasoconstriction, alors que le phénomène inverse, à savoir l'élargissement de la section transversale de l'artère, est une vasodilatation.
Selon le stimulus généré par la vasodilatation, il peut être local (d'un segment artériel particulier) ou systémique (de toutes les artères du corps).
Index
- 1 vasodilatation périphérique et cutanée
- 2 stimuli qui produisent une vasodilatation
- 2.1 Hypoxie
- 2.2 Inflammation
- 2.3 pression de filtration
- 3 Conséquences de la vasodilatation
- 3.1 Signes cliniques de la vasodilatation locale
- 3.2 Signes cliniques de la vasodilatation systémique
- 3.3 Dans des conditions pathologiques
- 4 Vasodilatation et thermorégulation
- 5 Physiologie
- 6 substances vasodilatatrices
- 7 références
Vasodilatation périphérique et cutanée

La vasodilatation périphérique se produit lorsque le diamètre des vaisseaux sanguins situés à la périphérie ou aux extrémités du corps augmente. La cause en est la relaxation des muscles lisses dans les parois des vaisseaux, résultant de la libération de molécules de signalisation (prostacycines, oxyde nitrique) dans la circulation.
C'est une réponse aux changements physiologiques dans le corps, tels que les infections (les globules blancs peuvent atteindre l'infection avant et tuer les agents causaux) ou l'exercice physique (pour refroidir).
La vasodilatation cutanée se réfère à l'augmentation du diamètre des vaisseaux sanguins présents dans la peau, ce qui entraîne une augmentation de l'apport sanguin. Cet effet provoque également une transpiration et une perte de chaleur à travers la peau.
Stimuli qui produisent une vasodilatation
Hypoxie
Les stimuli pouvant induire une vasodilatation sont nombreux, mais l'un des plus puissants est l'hypoxie (manque d'oxygène dans les tissus).
Lorsque la concentration en oxygène diminue dans une zone donnée, par exemple en générant une série de médiateurs chimiques qui, en joignant les récepteurs artériels qui vont dans cette zone avec l'hypoxie, induisent une dilatation, tout cela afin d'obtenir plus de sang dans la région et, par conséquent, plus d'oxygène.
Si l'hypoxie est localisée comme dans le cas précédent, alors l'artère qui se dilate n'est que celle qui va dans cette zone. Lorsque l'hypoxie est généralisée - par exemple, une personne qui passe du niveau de la mer à plus de 3000 mètres d'altitude - la vasodilatation est très répandue.
Cela est dû à la libération de médiateurs chimiques et de signaux nerveux dans tout le corps qui induisent une vasodilatation, car les tissus ont besoin d'oxygène.
Inflammation
Un autre facteur qui induit une vasodilatation est l'inflammation, qui peut également être localisée ou généralisée.
En cas de traumatisme, d'infection ou de blessure, les globules blancs de la zone touchée produisent une série de médiateurs chimiques dont le but ultime est de produire une vasodilatation afin d'atteindre davantage de globules blancs, d'anticorps et de plaquettes dans la région. endommagé
Lorsque l'inflammation est répandue, comme dans les cas de septicémie, les médiateurs chimiques induisent partout une vasodilatation.
Pression de filtration
Enfin, il existe des récepteurs de pression au niveau du glomérule rénal qui détectent si la pression de filtration dans le néphron est correcte. Lorsque la faible pression de filtration déclenche un mécanisme complexe qui induit une vasodilatation des artérioles afférentes (celles qui pénètrent dans le glomérule) et une vasoconstriction de l'efférent (issues) afin d'augmenter la pression de filtration.
Il s'agit d'un mécanisme de régulation local dont l'objectif est de maintenir constante la pression de filtration glomérulaire.
Conséquences de la vasodilatation
Les conséquences de la vasodilatation varient selon qu'il s'agit d'un processus local ou systémique.
Le dénominateur commun des deux situations est que les artères, les artérioles et les capillaires artériels se dilatent; Cependant, l'expression clinique varie en fonction de la situation.
Signes cliniques de vasodilatation locale
L'exemple classique de la vasodilatation locale est le traumatisme.Peu après le noxa (lésion tissulaire), la zone commence à gonfler; C'est parce que les globules blancs dans la région libèrent des cytokines proinflammatoires. Parmi les effets de ces substances, citons la vasodilatation.
L'augmentation de la section transversale des artérioles dans la région augmente également la quantité de sang qui arrive; de même, la quantité de liquide qui passe des capillaires à l'espace interstitiel augmente, ce qui se traduit par un gonflement de la zone.
D'autre part, l'augmentation du débit sanguin provoque une augmentation locale de la température et des rougeurs, car la quantité de sang dans la région est plus élevée que d'habitude.
Une fois que les noxa cessent ou que les substances pro-inflammatoires sont bloquées avec des médicaments, la vasodilatation cesse et, par conséquent, les signes cliniques disparaissent.
Signes cliniques de vasodilatation systémique
Lorsque la vasodilatation survient à un niveau général, les signes cliniques sont variables et dépendent dans une large mesure de l'intensité du stimulus et du moment de l'exposition.
L'exemple classique de la vasodilatation généralisée dans des conditions physiologiques est le mal d'altitude. En dépassant une certaine altitude (généralement à plus de 2500 mètres au-dessus du niveau de la mer), la quantité d’oxygène dans le sang diminue; par conséquent, le corps détecte l'hypoxie et des signaux chimiques et neurologiques induisant une vasodilatation sont libérés.
Une fois que ceci est installé la personne commence à se sentir étourdie. En effet, en raison de la vasodilatation, la pression artérielle diminue et la pression de perfusion dans le cerveau diminue.
En raison de cette baisse de la pression artérielle, la personne peut également ressentir des nausées et, dans les cas les plus graves, peut perdre connaissance. Tous ces symptômes sont dus à l'effet de la vasodilatation sur le système nerveux central.
En outre, la vasodilatation périphérique entraîne les fluides de fuir plus facilement de l'espace vasculaire dans l'espace interstitiel (en raison de l'augmentation de la taille des pores capillaires), ce qui induit finalement une accumulation de liquide dans l'espace extravasculaire.
En raison de cela, il y a un œdème, qui se manifeste par l'augmentation du volume des mains et des pieds (œdème périphérique), et l'accumulation de liquide dans les poumons (oedème pulmonaire) et le cerveau (œdème cérébral). Si la vasodilatation n'est pas corrigée, ces changements peuvent entraîner la mort.
Dans des conditions pathologiques
L'exemple précédent représente une situation de type physiologique; cependant, dans des conditions pathologiques, les mêmes changements se produisent, l'exemple classique étant le choc septique. Dans ces conditions, le stimulus change - ce n’est plus l’hypoxie mais l’inflammation -, mais les changements qui se produisent dans l’organisme sont les mêmes.
Heureusement, les situations qui provoquent une vasodilatation aussi grave que celle décrite ne sont pas quotidiennes et il ne faut donc pas faire face quotidiennement à cette situation. En ce sens, les bénéfices de la vasodilatation sur l'homéostasie sont beaucoup plus importants que ses effets délétères dans des conditions extrêmes.
Vasodilatation et thermorégulation
L'une des principales caractéristiques des animaux homéothermiques est qu'ils sont capables de réguler leur température corporelle pour la maintenir constante, ce qui a beaucoup à voir avec la capacité de constriction / dilatation des capillaires.
À ce stade, on peut dire que le réseau capillaire est en grande partie responsable de la capacité du corps à maintenir une température stable, parce que lorsque la température extérieure, les capillaires artériels du contrat de la peau (vasodilatation), réduisant ainsi le pertes de chaleur par rayonnement.
Lorsque le contraire se produit, c'est-à-dire que la température ambiante augmente, les capillaires artériels cutanés se dilatent (vasodilatation) et agissent comme un radiateur, ce qui permet d'éliminer la chaleur du corps.
Il est clair que ce phénomène est très important dans le contrôle de la température, mais ce n'est pas le seul processus physiologique auquel il participe.
Physiologie
Décrire en détail tous les processus physiologiques auxquels la vasodilatation prend part nécessiterait un volume complet d'un livre de physiologie.
Cependant, il est important de se rappeler que la vasodilatation est au cœur de nombreux processus tels que la digestion (vasodilatation du lit splanchnique pendant le processus digestif), l'excitation sexuelle (érection chez les hommes, un gonflement du tissu érectile chez les femmes) et de l'adaptation organisme à exercer, entre autres processus.
En outre, la vasodilatation artérielle est essentielle au maintien des niveaux stables et la pression artérielle dans la plage normale, au point que de nombreux médicaments antihypertenseurs sont administrés afin d'induire pharmacologique et atteindre la pression artérielle de diminution de la vasodilatation.
Substances vasodilatatrices
De nombreuses substances licites et illicites peuvent induire une vasodilatation. Parmi les substances qui produisent la vasodilatation, on trouve l’alcool, les dérivés opiacés (tels que la morphine et l’héroïne), ainsi que de nombreux médicaments.
Parmi les plus importants médicaments vasodilatateurs sont des bloqueurs des canaux calciques (tels que la nifédipine et amlodipine) et bêta-bloquants (tels que le propranolol), chacun de ceux-ci capables d'induire une vasodilatation par différents mécanismes.
A ce stade, il faut faire une mention spéciale du dinitrate d'isosorbide, dont l'effet puissant vasodilatateur surtout à la hauteur du lit en coronario- lui a valu demeurent parmi les principaux médicaments pour le traitement de l'angine de poitrine et l'infarctus aigu du myocarde par plusieurs décennies
Références
- Moncada, S.RM. J., Palmer, R.M., et Higgs, E.A. (1991). Oxyde nitrique: physiologie, physiopathologie et pharmacologie.Examens pharmacologiques, 43(2), 109-142.
- Crawford, J. H., Isbell, T. S., Huang, Z., Shiva, S., Chacko, B. K., Schechter, A. N., ... et Ho, C. (2006). L'hypoxie, les globules rouges et les nitrites régulent la vasodilatation hypoxique dépendante du NO.Du sang, 107(2), 566-574.
- Taylor, W.F., Johnson, J.M., O'Leary, D.O. N.A. L., et Park, M.K. (1984). Effet de la température locale élevée sur la vasodilatation cutanée réflexe.Journal de physiologie appliquée, 57(1), 191-196.
- Imray, C., Wright, A., Subudhi, A. et Roach, R. (2010). Maladie aiguë des montagnes: physiopathologie, prévention et traitement.Progrès dans les maladies cardiovasculaires, 52(6), 467-484.
- Lorente, J.A., Landin, L., Renes, E., De, R.P., Jorge, P.A.B.L., Rodena, E.L.N.A. A. & Liste, D. (1993). Rôle de l'oxyde nitrique dans les changements hémodynamiques de la septicémie.Médecine de soins critiques, 21(5), 759-767.
- Landry, D. W., Levin, R. H., Gallant, E. M., Ashton, R. C., Seo, S., D'Alessandro D, ... et Oliver, J. A. (1997). La carence en vasopressine contribue à la vasodilatation du choc septique.La circulation, 95(5), 1122-1125.
- Lopez-Sendo, J., K. Swedberg, McMurray, J., Tamargo, J., Maggioni, A. P., Dargie, H., ... et Pedersen, C. T. (2004). Document de consensus d'experts sur les bloqueurs des récepteurs β-adrénergiques: le groupe de travail sur les bêta-bloquants de la Société européenne de cardiologie.Journal du coeur européen, 25(15), 1341-1362.
- Cauvin, C., Loutzenhiser, R. et Breemen, C.V. (1983). Mécanismes de la vasodilatation induite par les antagonistes du calcium.Revue annuelle de pharmacologie et de toxicologie, 23(1), 373-396.
- Joyner, M.J. et Dietz, N.M. (1997). L'oxyde nitrique et la vasodilatation dans les membres humains.Journal de physiologie appliquée, 83(6), 1785-1796.
- Varu, V.N., Hogg, M.E. et Kibbe, M.R. (2010). Ischémie critique des membres.Journal de chirurgie vasculaire, 51(1), 230-241.
- Hirata, Y., Hayakawa, H., Suzuki, Y., Suzuki, E., Ikenouchi, H., Kohmoto, O., ... et Matsuo, H. (1995). Mécanismes de la vasodilatation induite par l'adrénomédulline dans le rein du rat.Hypertension artérielle, 25(4), 790-795.
- Charkoudian, N. (2003, mai). Débit sanguin cutané dans la thermorégulation chez l'homme adulte: comment ça marche, quand ça ne marche pas et pourquoi. DansActes de la clinique Mayo (Vol. 78, n ° 5, pp. 603-612). Elsevier
- Vatner, S.F., Patrick, T.A., Higgins, C.B., & Franklin, D.E.A. N. (1974). Ajustements circulatoires régionaux à la consommation et à la digestion chez des primates conscients et sans retenue.Journal de physiologie appliquée, 36(5), 524-529.
- Somjen, G., Fletcher, D.R., Shulkes, A. et Hardy, K. J. (1988). Effet du polypeptide intestinal vasoactif sur l'hémodynamique systémique et splanchnique: rôle dans la vasodilatation suite à une ischémie mésentérique.Digestion, 40(3), 133-143.
- Adams, M. A., Banting, J. D., Maurice H., Morales, A. et Heaton, J. P. W. (1997). Mécanismes de contrôle vasculaire dans l'érection du pénis: la phylogénie et l'inévitabilité des systèmes multiples et se chevauchant.Revue internationale de recherche sur l'impuissance, 9(2), 85.
- Qu'est-ce que la vasodilatation? Tiré de quora.com.


